Если у человека диагностируется жировая эмболия (или ЖЭ), осуществляется эмболизация каплями жира микроциркуляторного русла. В первую очередь болезнетворный процесс затрагивает капилляры головного мозга и легких. Проявляется это гипоксемией и развитием острой недостаточности дыхания, диффузным мозговым поражением, ОРДС различных степеней тяжести. Клинические проявления чаще всего наблюдаются через 1-3 дня после травмы либо иного воздействия.
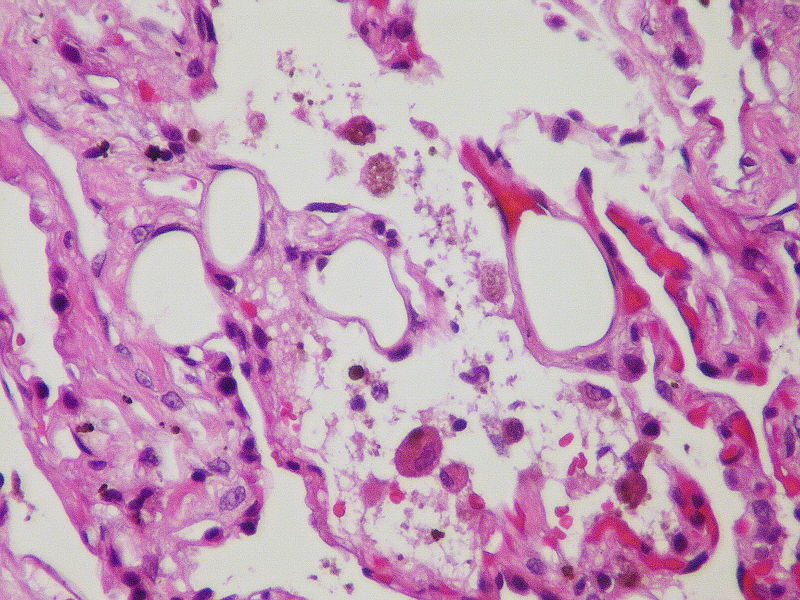
Если случай типичный, то клинические признаки жировой эмболии легких и мозга характеризуются постепенным развитием и достигают максимума примерно через два дня после первых симптомов. Молниеносный вид встречается нечасто, но летальный исход способен наступить буквально через несколько часов после начала патологии. У молодых пациентов ЖЭ бывает чаще, однако летальность у пожилых людей выше.
Существует мнение о том, что при нахождении пациента во время появления травмы в состоянии сильного алкогольного опьянения, редко развивается ЖЭ. Есть несколько теорий относительно механизма появления жировой эмболии (биохимическая, коллоидная, механическая), однако, скорее всего, каждый конкретный случай имеет различные механизмы, которые приводят к ЖЭ. Смертельный исход составляет около 10-20%.
Виды заболевания
Существует определенная градация. Жировая эмболия классифицируется по интенсивности проявления клинической картины:
- острая: для нее характерно проявление клинических признаков на протяжении нескольких часов после получения травмы;
- молниеносная: смерть при такой форме наступает через несколько минут;
- подострая: такой вид характеризуется наличием скрытого периода продолжительностью до трех дней.
По выраженности признаков:
- субклиническая;
- клиническая.
ЖЭ: частые причины
Примерно в 90% ситуаций причиной становится травма скелета. Особенно часто – перелом больших трубчатых костей, преимущественно – бедренный перелом в средней или верхней трети. Если есть множественные переломы костей, риск возникновения ЖЭ увеличивается.
Редкие причины патологии
В более редких случаях причины следующие:
- протез в тазобедренном суставе;
- закрытая репозиция переломов костей;
- интрамедуллярный бедренный остеосинтез крупными штифтами;
- большая травма мягких тканей;
- обширные вмешательства хирурга на трубчатых костях;
- липосакция;
- серьезные ожоги;
- биопсия костного мозга;
- печеночная жировая дистрофия;
- продолжительное лечение кортикостероидами;
- введение эмульсий жира;
- остеомиелит;
- панкреатит острого характера.
Симптомы этого опасного недуга
Жировая эмболия является по своей сути жировым тромбом, который или находится в спокойном состоянии, или двигается по сосудам, проникая в различные органы. Если жировой тромб попадает в сердце, то может развиться острая недостаточность сердца, в почки – недостаточность данного органа, в легкие – недостаточность дыхания, в мозг головы – инсульт и т. п. В ряде случаев попадание жирового тромба в сердечную полость становится причиной мгновенного летального исхода.
При переломах
Чаще всего жировая эмболия при переломах начинает развиваться непосредственно после травмы, когда частички жира попадают в сосуды. Жировые капли постепенно накапливаются в крови, и поэтому в первые часы после получения травмы этот процесс проходит без явных симптомов. Признаки ее проявляются через 24-36 часов после травмы или операции. К этому времени закупоривается много капилляров. Образуются небольшие петехиальные кровоизлияния на верхнем участке груди, на шее, в подмышечных впадинах и на плечах.
Если закупориваются капилляры легкого, то появляются сухой кашель, одышка, синюшность покровов кожи (цианоз). Характеристиками жировой эмболии сердца являются нарушение сердечного ритма, тахикардия (слишком частое биение сердца). Также может случиться спутанность сознания и повыситься температура.
Главные признаки данной патологии
Жировая эмболия проявляется в виде ряда признаков.
- Гипоксемия артерий.
- Симптомы ОРДС (чаще всего при тяжелом протекании болезни).
- Нарушение деятельности ЦНС (судороги, двигательное беспокойство, кома, делирий), когда оксигенация нормализуется, не чувствуется явного регресса неврологических признаков.
- Петехиальные высыпания появляются через 24-36 часов после получения травмы у пациентов в 30-60% случаев, локализация их – в верхней части туловища, еще более часто – в области подмышек. Для нее характерны излияния крови на слизистой оболочке полости рта, конъюнктиве и глазных оболочках. Чаще всего высыпания уходят в течение суток.
- Резкое уменьшение уровня гемоглобина на второй-третий день.
- Тромбоцитопения, то есть быстрое снижение количества тромбоцитов и фибриногенового уровня.
- Выявление в моче, крови, мокроте, ликворе нейтрального жира (жир выявляется в альвеолярных макрофагах).
- Выявление при кожной биопсии в месте петехий жира.
- Выявление ангиопатии сетчатки жиром.
Ниже рассмотрим диагностику жировой эмболии.
Дополнительные проявления обладают небольшим значением. Все они могут проявляться при любой серьезной травме скелета.
Инструментальные обследования
- Во многих случаях МРТ дает возможность установления причин жировой эмболии мозга.
- Легочная рентгенография подтверждает присутствие ОРДС, дает возможность исключения пневмоторакса.
- Черепная КТ позволяет исключить иную патологию внутри черепа.
- Мониторинг. Даже при небольших проявлениях ЖЭ должна использоваться пульсоксиметрия, поскольку ситуация может очень быстро измениться. Если поражения ЦНС тяжелые, то необходим контроль показателей давления внутри черепа.
Лечение жировой эмболии
В чем оно заключается, интересно каждому. Многочисленные терапевтические методы, предложенные для избавления от ЖЭ, не отличаются эффективностью: введение глюкозы с целью снижения мобилизации жирных свободных кислот, этанола – чтобы уменьшить липолиз. Серьезные травмы зачастую сопровождаются возникновением коагулопатии. Обычно в течение первых трех дней назначают «Гепарин» (включая также низкомолекулярный), из-за чего увеличивается риск кровотечения и усиливается концентрированность в плазме жирных кислот, и преимущественно такое лечение не показано.
Отсутствуют доказательства того, что часто выписываемые препараты для терапии ЖЭ, например натрия гипохлорит, «Контрикал», «Гепасол», «Липостабил», «Эссенциале», никотиновая кислота могут положительно повлиять на патологию. Поэтому лечение преимущественно имеет симптоматическую направленность.
Назначение респираторной терапии – это поддержание показателей PaO2 более 70-80 мм рт. ст. и 90% ≤ SpO2 ≤ 98%. Если случай легкий, то довольно оксигенотерапии посредством носовых катетеров. Возникновение у пациентов ОРДС нуждается в специальных режимах и подходах ИВЛ.
Если разумно ограничить величину инфузионного лечения и использовать мочегонные препараты, то можно снизить накопление в легких жидкости и уменьшать ВЧД. Пока состояние больного не стабилизируется, применяются солевые растворы (р-р Рингера, 0,9% хлорид натрия), альбуминовые растворы. Альбумин способствует эффективному восстановлению объема внутри сосудов и в некоторой степени уменьшает ВЧД, а также, осуществляя связь жирных кислот, может снизить прогрессирование ОРДС.
Если у пациента серьезные церебральные проявления жировой эмболии, то применяется седативное лечение, искусственная легочная вентиляция. Существует некоторая корреляция между уровнем повышения ВЧД и глубиной комы. Ведение таких больных напоминает во многом ведение людей с травматическим мозговым поражением иного генеза. Также требуется недопущение повышения температуры более 37,5 °С, в связи с чем выписывают нестероидные анальгетики, а также физические способы охлаждения, если это необходимо.
Назначаются препараты широкого спектра влияния, чаще всего цефалоспорины третьего поколения – как стартовое лечение. Если развивается значимая с клинической точки зрения коагулопатия, то используется свежезамороженная плазма.
Не доказана также эффективность использования кортикостероидов при терапии жировой эмболии при переломах бедра. Однако выписывают их часто, потому что думают, что они способны предотвратить прогресс процесса в дальнейшем. Кортикостероиды при ЖЭ желательно назначать в больших дозах. Болюсом — «Метилпреднизолон» от 10 до 30 мг на кг на протяжении 20-30 минут. После этого — дозатором по 5 мг/кг/час в течение двух суток. При отсутствии «Метилпреднизолона» используются иные кортикостероиды («Преднизолон», «Дексаметазон») в эквивалентных дозах.
Осложнения при ампутации конечности
Из-за жировой эмболии при ампутации могут произойти нарушения деятельности внутренних органов (инсульт, дыхательная, сердечная, почечная недостаточность и т. п.). В одном проценте она способна привести к молниеносному летальному исходу пациента из-за остановки сердца.
Профилактика данной опасной патологии
Что нужно делать, чтобы избежать этого опасного осложнения? Профилактика жировой эмболии требуется больным с переломами трубчатых костей ног и тазовых костей (в количестве два и более). В профилактические мероприятия входят:
- грамотное обезболивание;
- раннее и эффективное устранение кровопотери и гиповолемии;
- ранняя хирургическая стабилизация тазовых переломов и трубчатых крупных костей в первые сутки – это самая эффективная профилактическая процедура.
Возрастает частота осложнений в форме ОРДС и ЖЭ очень сильно, если операция откладывалась. Нужно сказать, что черепно-мозговая травма и травмы грудной клетки не считаются противопоказанием для проведения интрамедуллярного раннего остеосинтеза трубчатых костей. Также есть доказательства эффективности кортикостероидов для профилактики жировой эмболии и гипоксемии посттравматической, хотя оптимальные дозы и схемы средств не определены.


 Май 16th, 2023
Май 16th, 2023  raven000
raven000  Опубликовано в рубрике
Опубликовано в рубрике